Autor: Zahnarzt, Implantologe Shumaev Alexander Mikhailovich

(Quelle: Astra Dental Clinic – Shumaev Alexander Mikhailovich)
___________________________________________________________________
Wenn Patienten ohne Zähne zu mir kommen, hat fast jeder bereits von All-on-4 gehört. Heute ist es eines der meistdiskutierten Protokolle – und ehrlich gesagt ist das nicht überraschend, denn es liefert tatsächlich ein schnelles Ergebnis.
Manche kommen mit einer klaren Vorstellung: „Ich möchte es genauso – an einem Tag.“ Andere fragen vorsichtig, ob diese Option für sie geeignet ist.
In solchen Situationen antworte ich immer offen: Ja, die Methode funktioniert. Ich selbst wende sie an und weiß, dass sie bei richtiger Patientenauswahl gute Ergebnisse liefert. Aber danach füge ich meist eine Nuance hinzu, die Patienten nicht immer erwarten.
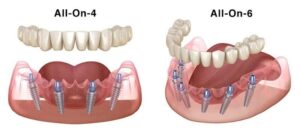
All-on-4 ist keine universelle Lösung. Es ist ein gutes Instrument, aber keine „Antwort auf alles“.
Wenn man nicht nur den Start betrachtet – schnell, bequem, ohne zusätzliche Schritte – sondern auch, wie sich die Konstruktion nach einigen Jahren verhält, neige ich in vielen Fällen eher zu All-on-6.
Ohne Vereinfachung gesagt: Der Unterschied zwischen diesen Protokollen liegt nicht in der Zahl. Für den Patienten sind es „vier oder sechs“. Für den Arzt ist es die Frage, wie das System unter Belastung funktionieren wird.
All-on-4 ist im Grunde die minimal ausreichende Anzahl an Implantaten. Alles ist durchdacht, berechnet. Es ermöglicht, anatomische Gegebenheiten zu umgehen, den Eingriff zu reduzieren und manchmal tatsächlich Knochenaufbau zu vermeiden.
Genau deshalb ist es so populär geworden.
Aber es gibt auch eine Kehrseite, über die nicht immer sofort gesprochen wird. Die gesamte Konstruktion ruht auf vier Implantaten. Ja, sie können in einem Winkel gesetzt werden, ja, die Lastverteilung ist berechnet – aber es bleiben vier.
Bei All-on-6 verändert sich die Logik der Belastung. Sie verteilt sich sanfter und gleichmäßiger. Das ist nicht immer in den ersten Wochen oder sogar Monaten spürbar. Aber mit der Zeit wird es deutlich – sowohl für den Patienten als auch für den Arzt.
Ich erkläre es manchmal ganz einfach:
All-on-4 – „es funktioniert“.
All-on-6 – „es funktioniert und steht nicht unter Spannung“.
Das klingt vereinfacht, trifft aber den Kern sehr genau.
Ich habe in meiner Zeit viel Fachliteratur zur Implantologie gelesen – nicht nur Artikel, sondern Lehrbücher. Und eine zentrale Idee zieht sich überall durch: Die Biologie mag keine Überlastung.
Das ist keine neue Erkenntnis, sondern eine grundlegende Tatsache. In der Praxis wird sie nur manchmal unterschätzt.
Ich erinnere mich gut an den German Society for Implantology Congress 2022. Das Thema war treffend formuliert: „Biologie – unser Kompass in der Implantologie“.
Dort ging es nicht um „die schönsten Fälle“, sondern um Logik: Warum wurde eine bestimmte Lösung gewählt, wie wird sie langfristig funktionieren, was passiert mit den Geweben.
Es gab Diskussionen, Analysen, praktische Einblicke. Und was mir besonders aufgefallen ist: Ich traf viele Kollegen, die solchen Protokollen wie All-on-4 oder All-on-6 skeptisch gegenüberstanden.
Viele arbeiteten weiterhin klassisch – mit herausnehmbaren Prothesen oder Brücken – und verteidigten diese Ansätze überzeugend.
Und das ist normal. Es gehört zum Beruf.
Aber gerade in solchen Diskussionen beginnt man, die eigene Arbeit anders zu sehen. Nicht nur als „Zähne wiederherstellen“, sondern als System, das 5–10 Jahre stabil funktionieren muss.
Und genau hier wird der Unterschied zwischen vier und sechs Implantaten besonders deutlich.
Vor allem bei Patienten mit hoher Belastung. Manchmal sieht man es sofort: starker Biss, ausgeprägte Muskulatur, manchmal berichtet der Patient selbst über Zähneknirschen.
In solchen Fällen funktioniert All-on-4 – aber oft an der Grenze. Es wirkt, als würde das System ständig „auf Maximum“ arbeiten. Und das ist kein kurzfristiges Problem, sondern etwas, das sich über Zeit aufbaut.

Ähnlich verhält es sich mit dem Knochen. Manchmal ist das Volumen ausreichend, alles scheint ideal. Aber die Struktur ist weich. Dann geht es nicht mehr nur um „kann man es setzen“, sondern „wie stabil bleibt es langfristig“.
Es gibt Patienten, die klar sagen: „Ich möchte das in ein paar Jahren nicht wiederholen müssen.“
Und in solchen Momenten wird deutlich, dass die minimal mögliche Lösung nicht immer die beste ist.
Dabei halte ich All-on-4 keineswegs für eine schlechte Methode. Das ist wichtig. Es gibt Situationen, in denen sie absolut gerechtfertigt ist und sehr gute Ergebnisse liefert.
Zum Beispiel bei ausgeprägtem Knochenmangel, wenn man den Eingriff nicht unnötig verkomplizieren möchte oder die Belastung für den Patienten reduzieren muss.
Unter diesen Bedingungen funktioniert sie.
Wenn man ehrlich ist, ist die Einheilrate bei beiden Protokollen hoch. Das ist kein entscheidender Unterschied.
Der Unterschied zeigt sich später – wenn das System im Alltag unter Belastung „lebt“.
Ich hatte einen Fall, der das sehr gut veranschaulicht.
Ein Patient, 59 Jahre alt, kam etwa ein Jahr nach einer All-on-4-Behandlung in einer anderen Klinik zu mir.
Interessanterweise nicht mit akuten Schmerzen, sondern mit dem Gefühl: „Irgendetwas stimmt nicht.“ So hat er es beschrieben – es sitzt, aber fühlt sich unsicher an.
Bei der Untersuchung wurde schnell klar, dass das System instabil war. Die Konstruktion zeigte Beweglichkeit, das Gewebe war entzündet.
Im CT zeigte sich: Ein Teil der Implantate hatte Stabilität verloren, in einigen Bereichen begann bereits Knochenabbau. Der Prozess lief also schon seit längerer Zeit.
Wenn man die Ursachen analysiert, ist es nie nur ein Faktor. Es ist eine Kombination aus Belastung, Anzahl der Implantate und Biomechanik.
Wir entfernten die Konstruktion, explantierten nicht erhaltungswürdige Implantate, behandelten das Gewebe und ließen es bewusst ausheilen – ohne Eile.
Erst danach planten wir neu. Und hier war klar: denselben Weg erneut zu gehen, war keine Option. Wir entschieden uns für All-on-6.
Sechs Implantate wurden gesetzt, die Belastung neu verteilt, die prothetische Versorgung neu aufgebaut.
Und hier wurde der Unterschied sofort spürbar. Der Patient selbst sagte: „Jetzt fühlt es sich stabil an.“
Solche Fälle zeigen den Unterschied am deutlichsten – nicht beim Einsetzen, sondern mit der Zeit.
In meiner Arbeit bin ich nicht an eine Methode gebunden. Ich bewerte jede Situation individuell.
Anatomie, Belastung, Knochenqualität, Gewohnheiten – alles spielt eine Rolle.
Manchmal ist es All-on-4.
Manchmal All-on-6.
Beide Optionen können richtig sein – entscheidend ist der Kontext.
(Quelle: Astra Dental Clinic – All-on-4 Zahnimplantation)
Fazit
Wenn ich offen spreche: Wenn die Voraussetzungen es erlauben, entscheide ich mich häufiger für All-on-6. Nicht weil All-on-4 schlechter ist – sondern weil es eine andere Aufgabe erfüllt.
Wenn es möglich ist, die Belastung des Systems von Anfang an zu reduzieren, nutze ich diese Möglichkeit.
Und vielleicht ist es wichtig, das auch für Kollegen zu sagen: Moderne Protokolle sollte man nicht fürchten. Sie sind nicht „modisch“, sondern logisch.
Die Implantologie hat sich längst über die reine Zahnrekonstruktion hinaus entwickelt. Heute geht es um Prognose – darum, wie das System in Jahren funktionieren wird.
Wir alle haben mit klassischen Lösungen begonnen – Brücken, herausnehmbare Konstruktionen. Das ist die Basis.
Aber wenn es Methoden gibt, die langfristig stabilere Ergebnisse liefern, sollte man sie nutzen.
Nicht wegen eines Trends. Sondern weil es wirklich funktioniert.